Péče o lidi s nejtěžším postižením zabere jejich blízkým 11 hodin denně. Terénní služby obslouží jen menšinu potřeb
Terénní služby pokrývají pouze 14 % toho, co je od nich skutečně potřeba, ukazuje unikátní šetření.
Shrnutí
- Rodinám, ve kterých je člověk ve III. a IV. stupni závislosti na péči, chybí podpora ze strany systému sociální péče. Neformální pečující nesou neúměrné břímě, a to na úkor svého zdraví a osobního i pracovního života. Pečují v průměru 10 až 11 hodin denně, ukazuje reprezentativní šetření mezi lidmi s nejtěžším postižením a jejich neformálními pečujícími (N = 600).
- Polovina lidí s nejtěžším postižením celkově nedostává dostatečnou péči. Hlavním důvodem jsou chybějící služby sociální péče, které zcela absentují či jen okrajově doplňují intenzivní zapojení blízkých.
- Nevyužívání terénních služeb je většinou (63 %) důsledkem systémových bariér, ne osobních preferencí. Ve využívání brání dominantně nedostatečné kapacity, zejména v menších obcích. Problémem je i neflexibilita služeb a jejich finanční náročnost.
- Lidé s nejtěžším postižením často nemohou uspokojovat ani základní potřeby. Okolo 40–50 % se omezuje v jídle, pití či užívání toalety. Těm odkázaným výhradně na formální péči se daří uspokojovat fyzické potřeby méně než ostatním.
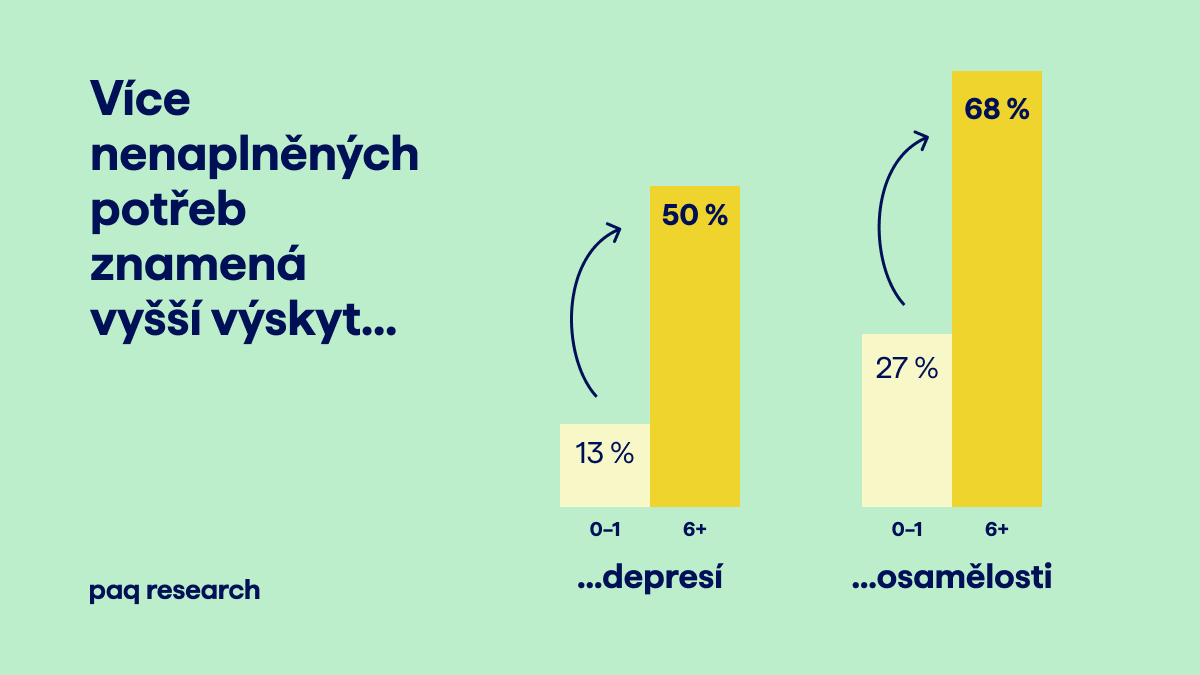
- Lidé bez důstojných životních podmínek vykazují výrazně horší ukazatele kvality života. Mají nízkou životní spokojenost (72 %), vykazují příznaky depresí (50 %) a jsou osamělí (68 %). U těch, kterým se daří základní potřeby naplňovat, jsou přitom tyto ukazatele srovnatelné s obecnou populací.
- Neformální pečující, nejčastěji matky, pečují o své dospělé děti, dokud jen mohou. Mají téměř trojnásobné riziko zhoršeného duševního zdraví oproti běžné populaci. Pro 70 % z nich je péče fyzicky vyčerpávající a polovina vnímá negativní dopady péče na své zdraví.
- Náš výzkum dokládá potřebu vyšší podpory lidí s nejtěžším postižením a jejich rodin. Je třeba navýšení kapacit formální péče i větší podpora neformálních pečujících. To lze udělat například zavedením nárokovosti služeb nebo reformou rozpočtového určení daní (RUD) i zlepšením pozice neformálních pečujících v dávkovém či důchodovém systému.
Celý výzkum stahujte jako PDF.
Úvod
Životy desetitisíců lidí v Česku závisí na péči druhých lidí. Jejich přesný počet neznáme, proto tuto skupinu vymezujeme prostřednictvím počtu osob pobírajících příspěvek na péči ve III. a IV. stupni, tedy dvou nejvyšších stupních. Příspěvek na péči ve III. či IV. stupni pobírá 157 tisíc lidí. Z toho je 36 tisíc osob ve věku 18–64 let, zbytek tvoří děti a senioři. Přibližně 27 tisíc (tj. tři čtvrtiny) z těchto osob ve věkové kategorii 18–64 let žije v domácím prostředí. Na osoby s nejtěžším postižením ve věku 18–64 let žijící v domácím prostředí se zaměřuje náš výzkum.
Dotazník vyplňovali lidé s nejtěžším postižením ve věku 18 až 64 let, kteří žijí v domácím prostředí, a jejich neformální pečující. Lidé s nejtěžším postižením byli definováni jako ti, kteří pobírají příspěvek na péči ve III. nebo IV. stupni závislosti. Podrobněji v kapitole O výzkumu Životní podmínky osob s vysokou potřebou péče.
O příspěvku na péči
Příspěvek na péči je měsíční sociální dávka určená osobám, které kvůli dlouhodobě nepříznivému zdravotnímu stavu potřebují péči a pomoc při zvládání základních životních potřeb. Z poskytnutého příspěvku si osoba hradí potřebnou péči podle podmínek Úřadu práce, a to buď prostřednictvím registrovaných sociálních služeb, osoby blízké, nebo tzv. asistenta sociální péče.
Výše příspěvku se odvíjí od stupně závislosti na pomoci jiné osoby. U dospělých činí (v době výzkumu v roce 2025) příspěvek I. stupně 880 Kč měsíčně, u II. stupně jde o 4 900 Kč a u III. stupně 14 800 Kč. U IV. stupně se výše příspěvku liší podle toho, kdo péči poskytuje. V případě pobytových služeb je příspěvek 23 000 Kč, zatímco v ostatních případech formální nebo neformální péče je to 27 000 Kč.
O příspěvek na péči se žádá u Úřadu práce ČR podle místa trvalého bydliště žadatele. Po podání žádosti probíhá sociální šetření, při němž pracovník Úřadu práce posuzuje v domácím prostředí schopnost žadatele zvládat deset základních životních potřeb (např. mobilitu, stravování, osobní hygienu či komunikaci). Na základě záznamu ze sociálního šetření a dostupné zdravotní dokumentace zpracovává Institut posuzování zdravotního stavu (IPZS) lékařský posudek, který slouží jako podklad pro rozhodnutí Úřadu práce o přiznání příspěvku a určení stupně závislosti. Třetí stupeň závislosti je přiznán v případě nezvládání 7 až 8 základních životních potřeb, čtvrtý stupeň při nezvládání 9 až 10 potřeb.
V praxi je současný proces posuzování stupně závislosti nejasný a může docházet k rozdílným závěrům i u osob se stejným zdravotním stavem. Na tento problém upozorňují Čeledová a Čevela, kteří ukazují, že IPZS a posudková komise MPSV mohou tentýž případ vyhodnotit odlišně. Přestože mají obě instituce k dispozici stejné podklady ze sociálního šetření a zdravotnické dokumentace, mohou se lišit v posouzení, zda žadatel zvládá konkrétní základní životní potřebu v „přijatelném standardu“. Kritéria jsou sice legislativně vymezena, avšak jejich interpretace v praxi umožňuje odlišný výklad. Problematická je také délka řízení, která může v souhrnu trvat až 135 dní. Autoři proto kritizují roztříštěnost systému, kdy posudek vypracovává jedna instituce a rozhodnutí vydává jiná.
Cílem našeho výzkumu bylo detailně popsat životní podmínky a potřeby dospělých osob s nejtěžším typem postižení, které se nemohou obejít bez pomoci a péče jiných lidí.
Výzkum se zaměřil na jejich životní situaci a způsoby, jakými si zajišťují a financují péči. Dále se pokusil zachytit reálný rozsah péče, kterou lidé s nejtěžším postižením dostávají, zda tento objem péče vnímají jako dostatečný a kolik péče navíc by potřebovali.
Klíčovým tématem výzkumu je uspokojení lidských potřeb (fyzických, sociálních, osobních). To ukazuje, do jaké míry se aktuálně daří zajistit osobám s nejtěžším postižením důstojný život. Výzkum dále popisuje bariéry ve využívání terénních služeb a to, jak lidé s postižením svoji situaci duševně prožívají. Samostatnou pozornost jsme ve výzkumu věnovali neformálním pečujícím, především dopadu péče na jejich život.
Kdo jsou lidé s nejtěžším postižením
Více než polovina lidí s nejtěžším postižením žijících doma sdílí domácnost s rodiči, ostatní například s partnerem či partnerkou nebo jinými příbuznými. Sám nebo sama žije jen 14 % respondentů.
Polovina respondentů má vrozené onemocnění, čtvrtinu postihl úraz a u přibližně desetiny se postižení rozvinulo během života. Část respondentů postihlo závažné psychické či mentální onemocnění. Vzorek i populace lidí ve III. a IV. stupni příspěvku na péči jsou tedy velmi různorodé.

Většina osob s nejtěžším postižením potřebuje péči velmi často. Tři čtvrtiny vyžadují péči či dohled celý den nebo jeho většinu. Čtyři z deseti dokonce závisejí na nepřetržité péči jiné osoby. Na druhé straně 40 % respondentů má i přes svá omezení práci a sami si přivydělávají, často činnostmi vykonávanými na počítači.
Intenzita potřebné péče reflektuje stupeň příspěvku na péči. Lidé ve IV. stupni potřebují celodenní péči jiné osoby v 94 % případů. I mezi lidmi ve III. stupni je ale tato potřeba častá (54 %).
Jak mají zajištěnou péči
Po tom, co jsme našli terénní péči s volnou kapacitou, se naše situace trochu zjednodušila. Terénní služba ale zajišťuje pouze základní péči v rozsahu dvou hodin dopoledne v pracovních dnech. (žena, 36 let, pečující o příbuznou ve věku 49 let)
Pomohlo by mi vědomí, že se mohu s asistencí obrátit nejen na svoji rodinu, ale i na instituce. Vzhledem k mému věku, a tudíž i k věku rodičů, kteří o mě výhradně pečují, by život usnadnilo, kdybych mohla čerpat i tyto služby a rodiče si mohli např. odpočinout. (příjemkyně péče, 43 let)
Systém péče o lidi s nejtěžším postižením se zásadním způsobem opírá o neformální pečující. Neformální péče je u většiny (82 %) lidí s nejtěžším postižením žijících v domácím prostředí zajišťována osobou ze stejné domácnosti, nejčastěji matkou. Formální péče – sociální služby – tvoří až sekundární formu pomoci. Nezanedbatelná část rodin žije bez jakékoli formální péče.
Péče je velmi časově náročná. Neformální pečující poskytují pomoc v drtivé většině každý nebo téměř každý den, často nepřetržitě celý den. V průměru věnují péči 10 až 11 hodin denně.
Terénní péče[[1]] – jedna z forem formální péče – je klientům poskytována v průměru čtyři dny v týdnu. Při rozpočítání celkového týdenního objemu péče do sedmi dnů to představuje necelé tři hodiny denně. Systém péče o lidi s nejtěžším postižením proto zůstává závislý na neformální péči poskytované v rodinách.
[[1]]: Sociální služby se poskytují jako služby pobytové, ambulantní nebo terénní. Terénními službami se rozumí služby, které jsou osobě poskytovány v jejím přirozeném sociálním prostředí. Zdroj: 108/2006 Sb. Zákon o sociálních službách, § 33
Tabulka 1 Objem poskytované neformální péče několikanásobně přesahuje současnou časovou dotaci formální péče.
| podíl respondentů využívajících daný typ péče | průměrný počet dní v týdnu | průměrný počet hodin v týdnu | |
|---|---|---|---|
| neformální péče* | 82 % | 6 d | 68,0 h |
| terénní péče | 38 % | 4 d | 19,8 h |
| ambulantní péče | 24 % | 3 d | 22,3 h |
* s pečujícím ve stejné domácnosti
Zdroj: Životní podmínky osob s vysokou potřebou péče 2026, 370 respondentů (příjemců péče od 18 do 64 let)
Znění otázky: Uveďte prosím, kolik DNÍ v obvyklém TÝDNU využíváte [daný typ péče]. A nyní prosím zkuste odhadnout, kolik HODIN celkem v obvyklém TÝDNU využíváte [daný typ péče]. (celé znění otázek dostupné v dotazníku str. 14 až 15)
Poznámka: Do počtů dnů a hodin v týdnu jsou zahrnuty VŽDY POUZE osoby, které daný typ péče VYUŽÍVAJÍ.
Limity současného systému terénních služeb
V současnosti žiji ve vesnici, kde nic není a nikdo není ochoten dojíždět. (příjemkyně péče, 28 let)
Nejvíce by pomohlo více terénních služeb, které by měly volné kapacity. A které by opravdu fungovaly v čase, kdy já potřebuji. (příjemce péče, 47 let)
Polovina lidí s nejtěžším postižením by celkově potřebovala větší rozsah celkové péče, než aktuálně mají. Obzvlášť akutní je nedostatečnost péče u osob ve IV. stupni závislosti na péči. Nejde přitom o jejich osobní preferenci služby nevyužívat, ale o důsledek systémových bariér v podobě nedostatečných kapacit terénních služeb a jejich omezené dostupnosti, zejména v obcích do pěti tisíc obyvatel. Jen přibližně třetina domácností, které terénní služby nevyužívají, se tak sama rozhodla.
Ve využívání či větším využívání brání nejčastěji nedostatečné kapacity. Klienti terénních služeb, kteří je využívají méně, než potřebují, jako hlavní důvod většinově (91 % z nich) uvádějí právě nedostatečné kapacity. Mezi lidmi, kteří služby terénní péče aktuálně vůbec nevyužívají, to nedostatečným kapacitám přičítá polovina. (graf 2)

Respondenty jsme požádali o odhad počtu hodin péče v rámci terénních služeb, které by bez ohledu na kapacitní a finanční omezení reálně potřebovali k uspokojivému zajištění svých životních potřeb.[[2]] Průměrná reálná potřeba je 52 hodin terénní péče týdně. Aktuálně poskytované časy terénní péče však pokrývají v průměru jen 14 % z toho, co od nich lidé s nejtěžším postižením potřebují. (tabulka 2) Současné hodinové dotace terénních služeb pokrývají jen zlomek skutečných potřeb lidí s nejtěžším postižením a k jejich plnému pokrytí by bylo třeba je navýšit více než sedmkrát.
[[2]]: Do jejich odhadu nevstupoval předpoklad, že by terénní služba měla pokrýt veškerou péči a neformální péče by tedy už vůbec nebyla potřeba.
Tabulka 2 Od terénní péče potřebují v průměru 52 hodin týdně, sociální služby aktuálně poskytují pouze 7 hodin týdně
| aktuální hodiny týdně, průměr | potřebný počet hodin týdně, průměr | podíl pokryté reálné poptávky po terénní péči | |
|---|---|---|---|
| III. stupeň | 5,5 h | 39,6 h | 13,9 % |
| IV. stupeň | 9,2 h | 67,6 h | 13,6 % |
| celkem | 7,2 h | 52,1 h | 13,8 % |
Zdroj: Životní podmínky osob s vysokou potřebou péče 2026, 370 respondentů (příjemců péče od 18 do 64 let)
Znění otázky: Kolik HODIN celkem v obvyklém TÝDNU využíváte péči od terénních služeb (osobní asistence, pečovatelská služba). Představte si prosím, že nemusíte řešit cenu ani kapacitní možnosti poskytovatelů terénních služeb. Kolik HODIN péče TÝDNĚ od terénních služeb byste potřeboval(a), aby byly naplněny všechny Vaše potřeby? (celé znění otázek dostupné v dotazníku str. 15 až 16)
Poznámka: Jsou zahrnuti všichni respondenti, tedy do výpočtu průměrných hodin terénní péče vstupují jejich neuživatelé nulami.
V menších obcích do pěti tisíc obyvatel se lidé častěji (33 % z nich) potýkají s úplnou absencí potřebné služby ve své lokalitě. Ve velkých městech nad 100 tisíc obyvatel se naopak jedná o minoritní problém. Nedostatečné kapacity, kdy pro zájemce o terénní služby není u poskytovatelů služby místo, však představují plošný problém. Objevuje se nezávisle na velikosti sídla.
Nedostatečné kapacity souvisí také s omezenou flexibilitou poskytovatelů služeb. Klienti svou péči typicky musí plánovat s velkým předstihem či se přizpůsobit stanoveným časům. Praktická organizace péče ve výsledku polovině klientů (56 %) brání využívat služby tak, jak by potřebovali.
Část lidí se potýká s problémem, že terénní služby nemohou provádět zdravotnické úkony jako je manipulace s PEG výživovou sondou či odsávačkou nebo připojení na plicní ventilaci apod. Neformální pečující bez lékařského vzdělání přitom takové úkony běžně vykonávají.
Financování péče
Nejvíce by pomohlo zvýšení příspěvku ve IV. stupni. Momentálně je příspěvek pro mou osobu, která vyžaduje 24hodinovou péči, naprosto nedostačující. Otec je senior, 78 let, a sám by měl odpočívat. Péče o mě je fyzicky a duševně vysilující. Já ani rodina nechceme, abych musel odejít do ústavu. Chci zůstat doma s rodinou a přál bych si dostávat adekvátní počet hodin vzhledem k uspokojení mých potřeb. Jsem celkově závislý na druhých lidech. (příjemce péče, 47 let)
Důležitou roli v nedosažitelnosti terénních služeb hraje i finanční náročnost. Lidé ve III. stupni by od terénních služeb potřebovali průměrně 40 hodin týdně a lidé ve IV. stupni téměř 70 hodin týdně (tabulka 2), ale stávající výše měsíčního příspěvku na péči pokryje přibližně 25 hodin týdně u III. stupně a 45 hodin týdně u IV. stupně.
Domácnosti tak často řeší dilema. Příspěvek na péči nestačí na pokrytí veškeré potřebné péče terénními službami. Zároveň však není dostatečně vysoký na to, aby se neformální pečující mohl věnovat pouze péči a nemusel přispívat do rozpočtu domácnosti.
Pro většinu domácností není proto reálné, aby na služby sociální péče vydali celý příspěvek a zároveň jím nijak nepokryli neformální péči. Mezi domácnostmi, které využívají formální péči (terénní či ambulantní), dává přibližně polovina na tyto služby částku nižší než 50 % příspěvku na péči v daném stupni (7 400 Kč u III. stupně a 13 500 Kč u IV. stupně). Naopak přibližně každá pátá domácnost vydá za formální péči měsíčně částku v hodnotě celého příspěvku na péči či vyšší.
Podmínky každodenního fungování
Piji a jím jen 2x denně, abych eliminovala svou potřebu používání toalety. (příjemkyně péče, 40 let)
Lidé s nejtěžším postižením často nemohou uspokojovat své základní lidské potřeby. Přibližně 40 až 50 % se musí alespoň částečně omezovat v příjmu jídla a pití a užívání toalety, tedy i v těch nejzákladnějších fyzických potřebách. Velkým omezením v zabezpečení těchto potřeb čelí necelá pětina lidí. S omezením v možnosti dostat se do pohodlné polohy, např. v posteli nebo při sezení, se potýká 45 % respondentů a kolem 60 % nemá dostatečný pohyb přiměřený svým možnostem. (graf 3)

U lidí, kteří musí spoléhat pouze na formální péčí, vidíme výrazně menší uspokojení tělesných potřeb. Největší rozdíly se projevují u dvou úzce propojených fyziologických potřeb: využívání toalety a příjmu tekutin. Přibližně třetina lidí pouze s formální péči téměř nikdy nemůže využívat toaletu dle svých reálných potřeb.
Je to důsledkem poměrně nízkého časového rozsahu formální péče u běžného klienta. Ti svou péči typicky musí plánovat s velkým předstihem, ne výjimečně v řádu týdnů, nebo se přizpůsobovat pevně stanoveným časům. To se může odrážet v omezování příjmu jídla či tekutin a tím snaha naplánovat potřebu toalety na chvíle, kdy má přijít pracovník terénní služby.
Sociální a osobní potřeby – vztahy či zájmy – má v dostatečné míře zajištěna jen pětina až třetina lidí vysoce závislých na péči. Většina se naopak potýká s jejich omezením.

Dopady na kvalitu života
Lidé s nejtěžším postižením jsou ve srovnání s běžnou populací ve stejném věku se svým životem méně spokojení. Vysoce spokojených je se svým životem pouze 11 % lidí s nejtěžším postižením[[3]] oproti 27 % v celé české populaci mezi 18 a 64 roky. Naopak nízkou spokojenost[[4]] reportuje 39 % lidí s nejtěžším postižením oproti 23 % v běžné populaci.
[[3]]: Životní spokojenost ohodnotili dvěma nejvyššími hodnotami na stupnici 0 až 10.
[[4]]: Životní spokojenost ohodnotili maximálně 5 z 10.
Sledujeme také častější výskyt zhoršeného duševního zdraví. U přibližně čtvrtiny dotazovaných se objevují příznaky alespoň středně těžké deprese či úzkosti (podrobnosti k tomuto ukazateli v boxu Ukazatele kvality života). V běžné populaci tyto příznaky v současnosti vykazuje přibližně 18 % lidí.
Životní spokojenost i duševní zdraví silně souvisí s uspokojením základních potřeb. Výrazně se zhoršuje s počtem potřeb, které u lidí s nejtěžším postižením zůstávají běžně neuspokojeny nebo se v nich musí omezovat. (graf 5)
Otevřené odpovědi některých respondentů nasvědčovaly tomu, že snížená životní spokojenost a zhoršená psychická kondice mohou pramenit ze samotné povahy jejich zdravotních omezení. Celkově však platí, že pokud nestrádají v uspokojení potřeb, je jejich psychická kondice srovnatelná až lepší než v obecné populaci.
Uspokojování potřeb by proto mohlo lidi před negativními dopady na psychiku ochránit (z dostupných dat však nelze vyvozovat kauzální vztah ani jeho směr).

Ukazatele kvality života
Životní spokojenost
Životní spokojenost jsme dotazovali pomocí otázky: Když vezmeme v úvahu všechny okolnosti, jak jste v současnosti celkově spokojen(a) se svým životem? a respondenti vybírali odpověď na stupnici, kde 0 znamená naprosto nespokojený(á) a 10 naprosto spokojený(á). Nízká spokojenost znamená, že respondent vybral maximálně známku 5.
Duševní zdraví
„Příznaky alespoň středně těžké deprese nebo úzkosti“ ve výzkumu měříme zkrácenými verzemi standardních diagnostických škál PHQ-8 (deprese) a GAD-7 (úzkost), konkrétně šesti položkami (čtyři z PHQ-8, dvě z GAD-7). Respondenti uváděli, jak často je v posledních dvou týdnech trápily následující problémy: (1) Měl/a jsem potíže s usínáním, přerušovaným spánkem nebo s přílišným spaním. (2) Cítil/a jsem nervozitu, úzkost nebo pocit, že jsem na hraně. (3) Neměl/a jsem chuť k jídlu nebo se naopak přejídal/a. (4) Měl/a jsem pocit únavy nebo málo energie. (5) Měl/a jsem malý zájem nebo potěšení z věcí, které dělám. (6) Snadno jsem se rozzlobil/a a byl/a jsem podrážděný/á. Tato klasifikace vykazuje vysokou shodu (korelace, senzitivita, specificita) s klasifikací pomocí plných škál, které se využívají v psychologických výzkumech a vykazují vysokou spolehlivost. Využití zkrácených škál je převzato ze studie Dopady pandemie koronaviru na duševní zdraví (Vojtěch Bartoš, Jana Cahlíková, Michal Bauer, Julie Chytilová, 2020).
Pokud respondent v plných standardních škálách PHQ-8 a GAD-7 dosáhne 10 a více bodů, je klasifikován jako člověk s příznaky středně těžké deprese, respektive středně těžké úzkosti, a doporučuje se konzultace s psychologem nebo psychiatrem. Ten provede dodatečnou diagnostiku a případně stanoví léčbu. Jedná se tedy o psychologické screeningové nástroje, nikoli lékařskou diagnózu. Podrobně je výpočet příznaků a znění jednotlivých položek popsáno v příloze výzkumné zprávy.
Osamělost
Míru osamělosti jsme zjišťovali pomocí standardní třípoložkové baterie tzv. UCLA škály osamělosti, která obsahuje otázky „Jak často pociťujete nedostatek společnosti jiných lidí?“, „Jak často se cítíte být opomenutý(á)?“ a „Jak často se cítíte být izolován(a) od druhých?“, s odpověďmi na tříbodové stupnici (1 = nikdy nebo téměř nikdy, 2 = občas a 3 = často). Otázky jsou zde vyhodnoceny pomocí celkového součtového indexu. Za osamělou je považována osoba, která má součtové skóre alespoň šest (tedy odpověděla alespoň u dvou otázek „často“ nebo u všech otázek „občas“).
Pesimismus ohledně budoucnosti
Respondentů jsme se zeptali, zda souhlasí s výrokem: „Co se týče mé budoucnosti, jsem vždy optimistický(á)“ a jako pesimistické ohledně své budoucnosti považujeme ty, kteří s výrokem (rozhodně či spíše) nesouhlasili.
Zapojení rodiny a blízkých do péče
Obávám se, že se služby dostatečně rychle a kvalitně nerozvíjí, tedy se jednou budu rozhodovat, kam syna „umístit“, a budu hledat jen menší zlo. Bojím se chvíle, kdy se budu rozhodovat, že už nemůžu. (matka, 46 let, pečující o syna ve věku 20 let)
Péče o osoby s nejtěžším postižením se zásadním způsobem opírá o jejich rodiny a blízké. Časově velmi náročnou práci kvůli nedostatečné formální péči suplují neformální pečující. Ve čtyřech z pěti případů se jedná o ženy. Většina pečuje o své dospělé dítě, třetina o partnera či partnerku.
Přibližně tři čtvrtiny pečujících jsou starší 50 let. Čtvrtině je dokonce přes 60 let, jsou tedy v důchodovém věku nebo se k němu blíží.
Většina by si přála větší pomoc s péčí. Více podpory v přímé péči oproti současnosti si přeje 89 % neformálních pečujících. Většina se kvůli péči nemůže příliš vzdálit od opečovávané osoby nebo např. cestovat. Čtyři z deseti pečujících k sobě nemají dalšího neformálního pečujícího.
Zásadní obtíží při poskytování péče pro ně představuje nezastupitelnost. Velkým problémem v každodenním zajišťování péče se stává zastupitelnost v nenadálých situacích, jako je onemocnění. V dlouhodobějším horizontu prožívají obavu z budoucnosti – co bude, až nebudou moci pečovat.
Dopady péče na pečující
Nejtěžší byla ztráta možnosti pracovat a bojovat s finanční nejistotou celá léta. S věkem rostou i obavy, jestli zvládnu péči o dceru fyzicky, ale i psychicky, protože mívá nepředvídatelné psychotické záchvaty. Nemožnost se vyspat nebo si odpočinout. V čase, když je dcera ve stacionáři, se snažím pracovat – různé brigády, a tak vylepšit napjatý rozpočet. (matka, 71 let, pečující o dceru ve věku 37 let)
Spoléhání na neformální péči bez adekvátní opory ve formálním systému není dlouhodobě udržitelné. Pro samotné neformální pečující to má významné dopady na jejich život. Pro přibližně tři čtvrtiny je péče psychicky a fyzicky vyčerpávající a více než každý druhý pečující cítí dopady péče na své zdraví. (graf 6)

Trpí i jejich duševní zdraví. Příznaky alespoň středně těžké deprese či úzkosti reportují téměř třikrát častěji ve srovnání s obecnou populací dospělých. Nižší je také životní spokojenost a optimismus ohledně budoucnosti. (graf 7)

Většina neformálních pečujících (60 %) kvůli náročnosti péče nemůže pracovat či práci musí omezovat. Pokud se zaměříme jen na pečující, kteří jsou v současnosti ještě v ekonomicky produktivním věku, došlo u 35 % z nich v průběhu péče k ukončení pracovní aktivity. Dopad na pracovní aktivitu je však rozsáhlejší, protože zahrnuje i její částečné utlumení a týká se také lidí v důchodovém věku, kteří by si jinak mohli přivydělávat.
Finanční dopady péče se přitom neomezují pouze na výpadek či snížení pracovního příjmu, ale zatěžují také celkový rozpočet domácnosti. Zdroje přímo určené k financování péče jako příspěvek na péči či příspěvek na mobilitu většinou nepokrývají veškeré náklady spojené s péčí a domácnosti musí sahat i na další finanční zdroje. Část péče tak 76 % domácností hradí z příjmu jiného člena domácnosti nebo z úspor.
Doporučení
Lidé s nejtěžším postižením potřebují větší podporu systému, aby mohli žít důstojněji a svobodněji. Vzhledem ke složitosti celé tématiky a forem podpory je nutné dopady opatření dobře analyzovat. K tomu slouží na úřadu vlády oddělení RIA s jednotným analytickým procesem, který hodnotí dopady regulací. Reformy lze ale zaměřit mimo jiné na:
Podporu kapacit formální péče
- Legislativně ukotvit vyšší nárokovost služeb minimálně pro lidi s nejtěžším postižením, kterou by systémově garantovaly kraje (popř. nižší územní celky). Návrh lze opřít o analogii švédského modelu zákonného nároku na podporu. Ve Švédsku mají osoby s těžkým a dlouhodobým funkčním postižením při splnění zákonných podmínek vymahatelné právo na konkrétní služby (např. osobní asistenci, odlehčovací služby či specializované bydlení), přičemž rozsah podpory je určován individuálním posouzením potřeb, nikoli aktuální kapacitou poskytovatele. Rozhodnutí je soudně přezkoumatelné a zájemce o službu nemůže být odmítnut pouze z rozpočtových či kapacitních důvodů. V Česku princip známe například u nárokovosti na umístění ve školce od třetích narozenin, při jejímž nesplnění musí obce financovat rodinám domácí péči.
- Alternativou pro posílení odpovědnosti krajů v poskytování péče by mohlo být reformovat rozpočtové určení daní (RUD). Pomohlo by například zařazení počtu lidí s nejtěžším postižením, které obslouží sociální služby, do parametrů RUD. Jak dlouhodobě upozorňujeme, obce a jejich politika mají slabý vliv na to, kolik z RUD dostanou peněz. Hlavní parametry leží mimo jejich kontrolu, což může demotivovat od snah navýšit kapacity sociálních služeb. Ještě horší je to v případě krajského RUD, kde je přerozdělování stanoveno konstantami, na které nemá vliv vůbec nic.
- Zapojit společenství obcí (SO) na úrovni mikroregionu do plánování a koordinace sociálních služeb péče. SO systematicky zmapuje potřeby a dostupné zdroje, naplánuje kapacity a díky sdíleným odborným kapacitám zajistí i základní sociální poradenství pro pečující a příjemce podpory. Zároveň sjednotí koordinaci s poskytovateli sociálních služeb v rámci síťování služeb, které může zahrnovat i dostupné zdravotnické služby a bude za celé území vystupovat jednotně vůči kraji. Roli SO je vhodné ukotvit v komunitním plánování i v jednáních o krajských střednědobých plánech rozvoje sociálních služeb, aby se agenda netříštila „obec po obci“. Zefektivní se tím také už dnes výrazné obecní spolufinancování, díky SO bude koordinovanější, s lepším plánováním a nižšími transakčními náklady.
- Posílit komunitní formy bydlení s napojenou službou sociální péče.
- Umožnit terénním službám provádět zdravotní úkony.
- Jinými způsoby navýšit kapacity formální péče – např. zkrátit délku zaučení, které osobní asistenti mají absolvovat.
Neformální pečující, na které dnes systém přenáší značné břímě, potřebují větší podporu od sociálních služeb a lepší podmínky pro poskytování péče (skloubení péče a práce, ekonomický status pečujících). To lze zajistit mimo jiné pomocí:
- Revize nastavení podpor v I.–IV. stupni podpory dle odhadu hodin nutných pro zajištění péče.
- Automatické valorizace[[5]] daňové slevy vázané na péči o ZTP dítě či ZTP nepracujícího manžela/manželku. Je vhodné i zvážit přenastavení současné slevy na ZTP nepracující manželku/manžela, protože lidi s postižením může demotivovat od vstupu na pracovní trh (když člověk s postižením začne pracovat, rodina ztratí slevu).
- Zlepšení pozice neformálních pečujících v dávkovém systému – superdávka rozlišuje výši podpory podle zranitelnosti domácnosti. Domácnost má ale nárok na vyšší podporu jen pokud jsou všichni členové zranitelní. Skoková definice zranitelnosti tak může vyřazovat reálně znevýhodněné domácnosti s omezenými příjmy – například jednoho produktivního (tj. nezranitelného) a jednoho dlouhodobě pečujícího rodiče. Doporučujeme zvážit zavedení jemnější definice zranitelnosti, kde by se kompenzace odvíjela od počtu zranitelných členů domácnosti.
- Zlepšení pozice neformálních pečujících v důchodech – dnes se doba péče považuje za tzv. náhradní dobu vyloučení, která se počítá do odpracovaných let, a rozhodné příjmy jsou určeny příjmy před a po péči. Péče ale celkové příjmy ovlivňuje. To má od roku 2027 řešit tzv. fiktivní vyměřovací základ ve výši průměrné mzdy v době péče.
- Umožnit přesměrování části příspěvku na péči přímo na neformálně pečující osobu/osoby. Oficiálním příjemcem příspěvku na péči je člověk s postižením a nárok na finanční odměnu pro intenzivně pečující blízké může být v rodinách předmětem nelehkého vyjednávání. V našem výzkumu jsme se tohoto problému dotkli pouze okrajově. Lze však předpokládat, že neukotvenost nároku na finanční odměnu znevýhodňuje především neformální pečující o své stárnoucí rodiče.
[[5]]: navázání na výši průměrné mzdy
O výzkumu Životní podmínky osob s vysokou potřebou péče
Cílovou skupinu výzkumu představují dospělí ve věku 18 až 64 let s nejtěžším postižením, kteří jsou vysoce závislí na péči jiných osob a žijí v domácím prostředí (mimo pobytová zařízení typu domovy pro osoby se zdravotním postižením či domovy se zvláštním režimem). Vysokou potřebu péče resp. osoby s nejtěžším postižením jsme určili na základě pobírání příspěvku na péči ve III. nebo IV. stupni.
Sběr dat probíhal od 7. května do 31. srpna 2025 pomocí online dotazníků (CAWI). O vyplnění dotazníku byli žádáni příjemci příspěvku na péči ve III. a IV. stupni ve věku 18 a více let a jejich neformální pečující. Dotazovací nástroj obsahoval dva moduly: pro příjemce péče a pro neformálního pečujícího. Jako první byl zařazen modul pro příjemce péče. Respondenti, kteří měli alespoň jednoho neformálního pečujícího, byli na konci své části dotazníku požádáni, aby zbývající část vyplnil jejich hlavní neformální pečující. Příjemci péče mohli vyplnit první modul dotazníku samostatně, případně s pomocí pečujících (pečující dle potřeby četl otázky a zaznamenával odpovědi). Dotazník byl ale také přizpůsoben situaci, kdy příjemce péče není schopen dotazník vyplnit ani s cizí pomocí a je potřeba, aby za něj vypovídal pečující (tzv. proxy dotazování).
Ze zpracování bylo vyloučeno 43 nedokončených dotazníků za příjemce péče (ve většině případů respondent vyplnil jen několik prvních otázek) a 35 dotazníků neformálních pečujících, kteří nesdílejí s příjemci péče společnou domácnost. Tito neformální pečující byli z analýz vyřazeni, protože typicky poskytovali péči méně často nebo nepravidelně ve srovnání s pečujícími žijícími ve stejné domácnosti, což by mohlo zkreslit interpretaci výsledků. V analýzách byli ponecháni příjemci péče, kteří sice mají neformálního pečujícího, ten ale nevyplnil druhou část dotazníku.
Finální výzkumný soubor po kontrolách a vyřazení neúplných a nekvalitních dotazníků zahrnuje 370 respondentů (příjemců příspěvku na péči ve III. či IV. stupni od 18 do 64 let) a 258 respondentů (neformálních pečujících, kteří sdílejí domácnost s příjemcem péče).
Analyzovaný soubor příjemců péče odpovídá v základních sociodemografických a geografických parametrech (pohlaví, věkové skupiny, kraj, velikost sídla, výše příspěvku na péči) cílové populaci příjemců příspěvku na péči III. a IV. stupně od 18 do 64 let s odchylkou do deseti procentních bodů. (Podle veřejných údajů o příjemcích příspěvku na péči Ministerstva práce a sociálních věcí a dalších údajů od něj vyžádaných v roce 2025).
Protože se do rekrutace respondentů zapojily především organizace poskytující osobní asistenci, lze v dotázaném souboru očekávat vyšší podíl klientů sociálních služeb než v celé cílové skupině. Výzkum však neusiloval o dosažení reálných proporcí uživatelů sociálních služeb péče – záměrně byl dimenzován tak, aby poměr uživatelů a neuživatelů služeb činil přibližně 50:50 a bylo možné jednotlivé skupiny samostatně vyhodnotit a srovnat mezi sebou.
Výzkum provedla organizace PAQ Research, z. ú., na zadání organizace Asistence, o. p. s., která se na realizaci zároveň podílela. Výzkum finančně podpořila Nadace Kooperativy a provedení bylo spolufinancováno z prostředků PAQ Research. Na výsledcích této studie staví kampaň Co bude dál, která prostřednictvím fotografií Jana Šibíka, Milana Jaroše a Tomáše Třeštíka přibližuje realitu rodin nepřetržitě pečujících o své blízké.
Podrobnější popis metodiky výzkumu je k dispozici ve výzkumné zprávě v PDF.
Spolupracovali:
- Na výzkumu: Veronika Pavelková, Erik Čipera, Štěpán Lohr
- Na návrhu doporučení: Daniel Prokop, Jakub Stuchlík, Samuel Galan, Petr Vilím